 В диагностике колитов важная роль принадлежит как данным анамнеза и физикального обследования, так и лабораторным и инструментальным.
В диагностике колитов важная роль принадлежит как данным анамнеза и физикального обследования, так и лабораторным и инструментальным.
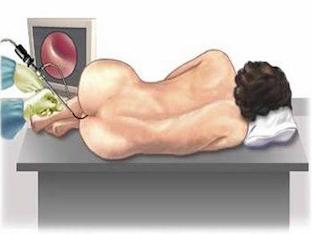
Для выявления (исключения) инфекционной природы острых и хронических колитов требуется тщательный опрос больного. Во всех случаях необходимы копроскопия и бактериологическое исследование кала, для диагностики и дифференциальной диагностики применяют эндоскопические методы исследования.
Ишемический колит.
Для подтверждения диагноза пациентам с частичной закупоркой нижнебрыжеечной артерии проводят ирриго-, колено- или ректороманоскопию.
Иррригоскопия обнаруживает в месте поражения дефект наполнения в виде «отпечатка большого пальца», при эндоскопическом исследовании выявляется отечность участка слизистой, подслизистые кровоизлияния, изъязвление и сужения при длительном течении заболевания. Окончательно диагноз можно подтвердить при помощи селективной ангиографии нижнебрыжеечной артерии.
Хронический колит.
В диагностике большое значение имеют как данные опроса и объективного осмотра, так и результаты инструментальных исследований. Ирригоскопия специфических нарушений не выявляет. Обычно обнаруживаются ускорение или замедление перистальтики, спастические сокращения или атония кишечной стенки.
Колоноскопия и ректороманоскопия выявляют катаральное воспаление слизистой оболочки толстой кишки, в тяжелых случаях могут быть гнойное или некротическое поражение. При необходимости во время колоноскопии берется биопсия слизистой.
Дифференцировать хронический колит необходимо с энтеритом, дивертикулезом, язвенным неспецифическим колитом, опухолевыми процессами кишки. Сложным является вопрос о разграничении колита и функционального заболевания кишечника – его дискинезией или синдромом «раздраженной кишки».
Обычно явления дискинезии сочетаются с наличием невротической симптоматики, однако первые преобладают. В отличие от колита при ректоромано- и колоноскопии слизистая толстой кишки не изменена, отмечается спазм отдельных участков кишечной стенки. Ирригоскопия выявляет множественные сокращения круговых мышц, продвижение контрастного вещества по кишечнику ускорено, неупорядочено.
Опорожнение сигмовидной кишки неполное. Для подтверждения диагноза псевдомембранозного колита помимо четкой связи заболевания с приемом антибиотиков широкого спектра действия требуется проведение эндоскопического обследования сигмовидной кишки.
Особенности колитов у детей.
Острые колиты у детей протекают так же, как и у взрослых. Хронические колиты у детей в большинстве случаев являются исходом острых кишечных инфекций, чаще дизентерии. В некоторых случаях причиной могут служить глистные заражения.
При длительности заболевания до 2-3 лет обычно имеет место сегментарный колит с преимущественным поражением нижних отделов толстой кишки. В ряде случаев предрасполагающими факторами могут служить врожденные аномалии развития кишечника, такие, как мегаколон, долихосигма. При длительности свыше 3 лет заболевание принимает характер панколита.
Клиническая картина варьирует в зависимости от фазы заболевания и преимущественной локализации патологического процесса. В период обострения характерно наличие болей в животе, чаще в околопупочной области или по ходу толстой кишки в правой (при тифлите) или левой (при сигмоидите) подвздошных областях.
Усилению болей способствуют: физические нагрузки, употребление больших количеств растительной клетчатки, молока, а также метеоризм и усиление моторики перед дефекацией. У детей младшего возраста болевому синдрому соответствует синдром «проскальзывания», когда отмечается послабление стула после приема пищи.
В более старшем возрасте часто встречается неустойчивый стул, либо склонность к запорам. Как и у взрослых, отмечаются урчание в животе, метеоризм. При вовлечении в процесс вышележащих отделов желудочно-кишечного тракта могут присоединяться тошнота, отрыжка, реже изжога и рвота.
При прощупывании толстая кишка местами спазмирована, болезнена. В фазе неполной клинической ремиссии жалобы у детей отсутствуют, однако расстройства стула сохранятся, как и некоторая болезненность при прощупывании. В стадии полной клинической ремиссии инструментальные методы исследования позволяют выявить изменения в толстой кишке.
Особой формой колита является тяжелое поражение толстого кишечника – псевдомембранозный колит, не связанный с развитием дисбактериоза. Возбудителем псевдомембранозного колита является клостридия, токсин которой вызывает разрушающие процессы в слизистой оболочке толстой кишки. Заболевание может развиться после приема первой же дозы антибиотика, но может возникнуть и в отдаленном периоде.
Диарейный синдром при псевдомембранозном колите носит тяжелый характер с ярко выраженным колитическим стулом (слизь, кровь и лейкоциты), сочетается с лихорадкой и схваткообразными болями в животе без четкой локализации.
Лечение при остром колите. Лечение острого колита проводится в амбулаторных или стационарных условиях в зависимости от степени тяжести состояния пациента. Назначают механически и химически щадящую диету (стол No 4 по Певзнеру) до улучшения самочувствия с последущим постепенным ее расширением. Для восполнения утраченной жидкости и солей используются солевые растворы («Регидрон», «Оралит», трисель, квартасоль и др.). Метод восстановления водно-солевого баланса выбирается исходя из состояния пациента. В качестве патогенетической и симптоматической терапии используются ферментные препараты, обволакивающие средства и адсорбенты (активированный уголь, белая глина и др.) и сердечно-сосудистые препараты по показаниям.
При установленной инфекционной природе колита этиотропная терапия заключается в назначении антибактериальных средств с учетом чувствительности к ним выделенного возбудителя.
В легких случаях предпочтительнее не использовать антибиотики, особенно широкого спектра действия, ограничиваясь применением диеты и симптоматических средств.