 Корь — острая вирусная болезнь с воздушно-капельным механизмом передачи, характеризующаяся лихорадкой, интоксикацией, воспалением дыхательных путей и пятнистой сыпью.
Корь — острая вирусная болезнь с воздушно-капельным механизмом передачи, характеризующаяся лихорадкой, интоксикацией, воспалением дыхательных путей и пятнистой сыпью.
Возбудитель из семейства парамиксовирусов быстро обезвреживается во внешней среде. В конце инкубационного периода и до 3-го дня от начала высыпаний вирус содержится в крови. Происходит системное поражение лимфоидной ткани с образованием гигантских многоядерных структур.
Вирус поражает слизистые оболочки дыхательных путей и вызывает гнездное воспаление вокруг сосудов верхних слоев кожи, что проявляется сыпью. Доказана роль аллергических механизмов.
Установлена возможность постоянного переживания коревого вируса в организме после перенесенной кори с развитием подострого склерозирующего панэнцефалита (воспаления головного мозга), имеющего прогрессирующее течение и заканчивающегося смертью.
Клиническая картина кори (симптомы кори).
Инкубационный период составляет 9-10 дней, иногда он удлиняется до 17 дней. Катаральный (начальный) период характеризуется повышением температуры тела, общей интоксикацией и выраженным катаром верхних дыхательных путей (насморк, кашель).
Характерным симптомом, возникающим за 1-2 дня до начала высыпаний, являются пятна Вельского-Филатова-Коплика: на слизистой оболочке щек, реже губ, десен появляются мелкие белесоватые папулы, не сливающиеся между собой. Этот симптом держится 2-3 дня.
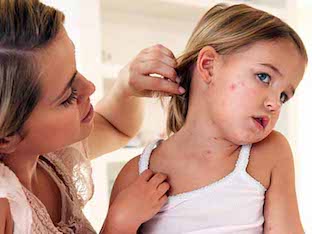
На 3-5-й день болезни при новом повышении температуры появляется сыпь. Начинается период высыпаний, который продолжается 3 дня и характеризуется этапностью: вначале сыпь обнаруживается на лице, шее, верхней части груди, затем на туловище, а на 3-й день — на конечностях.
Элементы сыпи представляют собой пятна и узелки, сливающиеся между собой и после угасания оставляющие пятнистую пигментацию и мелкое отрубевидное шелушение. В период высыпания катаральные явления и симптомы интоксикации нарастают, в крови отмечается снижение количества лейкоцитов с относительным увеличением эозинофилов, которые являются отражением аллергизации организма.
Продолжительность болезни — 7-9 дней. В период выздоровления отмечаются похудение, сохраняющаяся слабость и снижение сопротивляемости организма к различным болезнетворным агентам.
Корь протекает в легкой, среднетяжелой и тяжелой формах. У лиц, получавших серопрофилактику (вакцинированных), наблюдается ослабленная (митигированная) корь, характеризующаяся небольшой выраженностью всех симптомов.
Среди осложнений кори наиболее часты ларингит, который может сопровождаться сужением гортани —
- ранним крупом, связанным с действием коревого вируса, и поздним крупом с более тяжелым и длительным течением;
- пневмония, связанная, как и поздний круп, со вторичной бактериальной инфекцией и особенно частая у детей раннего возраста;
- стоматит, отит, блефарит (воспаление век), кератит.
Очень редким и опасным осложнением кори являются коревой энцефалит и менингоэнцефалит. В типичных случаях диагноз может быть установлен уже в катаральном периоде. Точному распознаванию помогает серологическое исследование. Дифференцировать корь следует от ОРЗ, краснухи, аллергических и лекарственных сыпей.
Лечение и профилактика кори.
Специфические методы терапии не разработаны. Основа лечения кори — постельный режим, гигиеническое содержание больного, симптоматические средства. При осложнениях бактериальной природы назначают антибиотики.
Лечение пневмоний, крупа и энцефалита проводится по общим правилам. Госпитализация больных осуществляется по клиническим (тяжелые формы, осложнения) и эпидемиологическим показаниям. Смертельные исходы при кори очень редки и наблюдаются главным образом при коревом энцефалите.
В целях профилактики кори проводится активная иммунизация всех детей с 15-18 месяцев.
Применяется живая вакцина Л-16.
Прививку проводят однократно путем подкожного введения 0,5 мл разведенной вакцины. При контакте с больным корью непривитым детям до 3-летнего возраста (а также ослабленным детям без возрастных ограничений) с целью профилактики вводят 3 мл иммуноглобулина.
Больной корью изолируется не менее чем до 5-го дня с момента высыпания. Дети, бывшие в контакте с больным и ранее не подвергавшиеся активной иммунизации, подлежат разобщению с 8-го по 17-й день, а пассивно иммунизированные — до 21-го дня с момента предполагаемого заражения. Дезинфекция не проводится.